文章来源:中华医学会眼科学分会青光眼学组,中国医师协会眼科医师分会青光眼学组. 中国正常眼压性青光眼诊疗专家共识(2025年)[J]. 中华眼科杂志,2025,61(9):661-666. DOI:10.3760/cma.j.cn112142-20250607-00269.
版权归中华医学会所有。
摘要
中国正常眼压性青光眼(NTG)的患病率为1.0%,眼压正常值划分不当易导致误诊。中华医学会眼科学分会青光眼学组于2019年制订《中国正常眼压性青光眼诊疗专家共识(2019年)》,为临床诊治NTG提供了重要指导意见。自2019年以来关于NTG的研究取得了新的进展,为此中华医学会眼科学分会青光眼学组联合中国医师协会眼科医师分会青光眼学组,以循证医学为依据,经过充分讨论,对中国NTG的诊断以及治疗原则达成进一步共识性意见,以供临床医师在工作中参考使用。
关键词:青光眼;诊疗准则(主题)
最新研究结果显示,中国正常眼压性青光眼(normal tension glaucoma,NTG)的患病率为1.0% [ 1 ] ,在原发性开角型青光眼(primary open angle glaucoma,POAG)中所占比例高达83% [ 2 ] ,荟萃分析结果显示占70.0% [ 1 ] 。而误诊和眼压正常值划分不当可能使NTG患病率在一定程度上被高估。一项中国NTG自然病程研究结果显示,随访6年中63.0% NTG患者病情进展,其中29.8%患者视野进展,48.8%患者神经纤维层或神经节细胞复合体变薄 [ 3 ] 。中华医学会眼科学分会青光眼学组于2019年制订的《中国正常眼压性青光眼诊疗专家共识(2019年)》,为临床诊治NTG提供了重要指导意见。鉴于近5年关于NTG的研究取得了新的进展,中华医学会眼科学分会青光眼学组和中国医师协会眼科医师分会青光眼学组基于2019年的相关共识,以眼科循证医学为依据,经过充分讨论,对中国NTG的诊断及治疗原则达成进一步共识性意见,以供临床医师在工作中参考使用。
一、NTG发病机制的新发现
目前关于中国健康人眼压分布的调查结果显示,95%中国健康人眼压的上界值低于21 mmHg(1 mmHg=0.133 kPa)( 表1)。以高加索人种健康人眼压标准21 mmHg作为区分NTG与高眼压性青光眼(high tension glaucoma,HTG)的界限,约6.32%中国POAG患者被诊为NTG,但其眼压高于自身临界值,实际为HTG( 图1)。
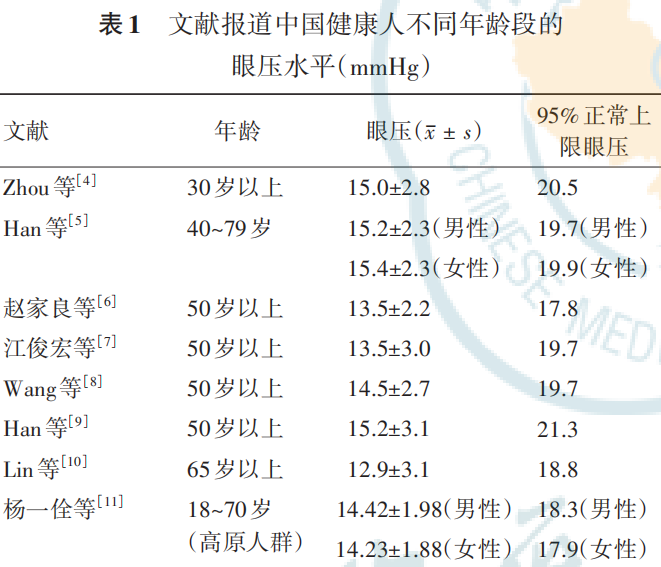
表1文献报道中国健康人不同年龄段的眼压水平(mmHg)
注:1 mmHg=0.133 kPa
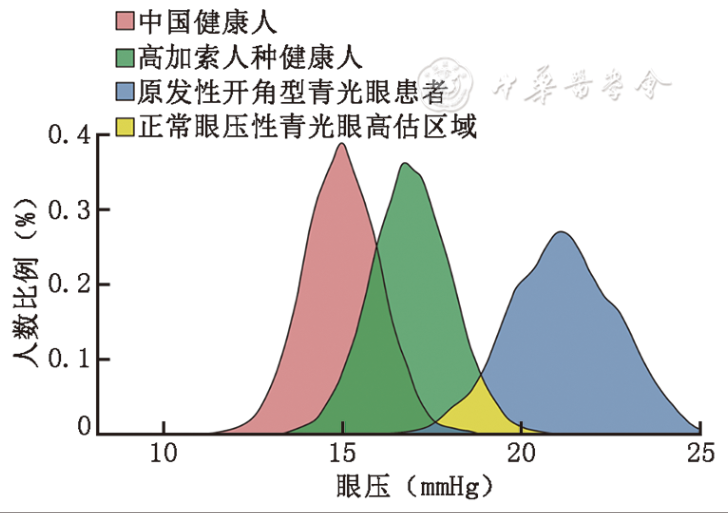
图1 不同人种健康人与原发性开角型青光眼患者眼压分布示意(1 mmHg=0.133 kPa)
除眼压外,回顾性 [ 12 , 13 ] 和前瞻性研究 [ 14 ] 结果均显示,60%~70% NTG患者的颅压低于健康人和HTG患者,低颅压造成跨筛板压力梯度增加,从而使视神经轴浆流出现异常 [ 15 , 16 , 17 ] ,造成青光眼性损伤。跨筛板压力差正常值为(4.4±3.6)mmHg(95%参考区间:-2.27~11.94 mmHg),跨筛板压力差高与体质量指数(body mass index,BMI)低相关 [ 18 ] 。低BMI [ 19 , 20 ] 、低血清视黄醇水平 [ 21 ] 、低雌激素分泌量 [ 22 , 23 , 24 ] 、低血压尤其低舒张压 [ 25 ] ,是NTG的危险因素:(1)BMI过低导致的长期低颅压状态,可能参与NTG的发病过程;(2)NTG患者血清视黄醇浓度较健康人低17% [ 21 ] ;(3)雌激素暴露时间缩短是开角型青光眼的危险因素;(4)全身血管调节功能障碍 [ 26 ] 、血管痉挛等引起视盘周围毛细血管血流密度降低,导致视神经损伤。夜间低舒张压(尤其较白日大幅度下降) [ 25 ] 、Flammer综合征的血管痉挛、血浆内皮素1升高引起的血管痉挛,均与NTG视神经损伤相关 [ 27 ] 。
此外,研究结果显示,对于NTG合并近视眼患者,青光眼损伤非进展组中筛板局灶性缺损(lamina cribrosa defect,LCD)眼多于进展组,而LCD眼的基线眼压低于无LCD眼 [ 28 ] 。北京眼-颅压力梯度研究小组初步研究发现,LCD可能沟通眼内和筛板后视神经鞘间隙,达到眼-颅压力再平衡,从而阻止视野损伤进展 [ 29 , 30 ] 。
综上所述,在NTG的诊治过程中,应结合最新研究结果,对诊疗规范不断进行相应修订。
二、NTG分类诊疗新思路
(一)鉴别诊断
由于造成NTG视神经损伤的真正原因为眼-颅压力梯度,而非单纯眼压,诊断时若单纯以眼压为标准,将造成漏诊率升高。因此,NTG的诊断应以眼底的特征性改变作为主要标准,眼底照相是目前推荐选择的人群筛查方法,辅以人工智能技术,将大幅度提升NTG的人群检出率和筛查效率 [ 31 ] 。此外,由于许多视神经病变与NTG的眼部临床表现相似,因此在诊断NTG时,除进行全面的眼部检查外,还需要结合全身检查结果,充分排除其他疾病,以免造成误诊,延误治疗。建议在确定NTG诊断前,须严格排除以下疾病。
1.视野缺损相关疾病
(1)先天性视神经异常:视盘倾斜(视野中出现屈光性暗点)、视神经玻璃膜疣[周边视野缺损严重时类似“管视”,可采用眼部B超或相干光层析成像术(optical coherence tomography,OCT)进行鉴别诊断]等。
(2)遗传性视神经病变:如Leber遗传性视神经病变、常染色体显性遗传视神经萎缩 [ 32 ] 。
2.视盘异常相关疾病
(1)生理性大视杯。
(2)视盘缺损:形态似视杯扩大且可伴半侧视野缺损,采用眼底立体图像、OCT进行鉴别诊断。
(3)缺血性视神经病变:非动脉炎性前部缺血性视神经病变、动脉炎性前部缺血性视神经病变。
(4)压迫性视神经病变:颈动脉瘤、垂体瘤、空蝶鞍综合征、颈动脉延长扩张症等。
(5)营养性及中毒性视神经病变:维生素B 12缺乏、乙胺丁醇中毒等。
3.假性低眼压相关疾病
(1)房角关闭:间歇性贴附性房角关闭,出现间断性眼压升高,导致视神经损伤。
(2)角膜厚度偏薄或角膜切削手术后的开角型青光眼。
(3)糖皮质激素性青光眼患者在停用糖皮质激素后,眼压恢复至正常水平,但残留青光眼性视神经损伤。
(4)全身应用降眼压药物后眼压下降,使HTG的眼压“正常”。
(二)分类诊疗
明确NTG诊断后,根据不同患者自身存在的危险因素,将NTG分为以下3种类型,其中“系统性相关异常”指现阶段被证明与NTG疾病进展有关,且通过当前医疗方法可改善的全身因素,如低BMI、低雌激素分泌量、低血清视黄醇水平、全身血液动力学异常等。
1.类型一:视野损伤进展且伴系统性相关异常:对于该类患者,系统性相关异常是NTG发病及进展的危险因素,应因人而异给予对症治疗。在纠正系统性相关异常的基础上,若治疗6个月仍不能延缓视野损伤进展,则应考虑给予降眼压药物治疗,甚至手术治疗。
(1)低BMI:Pasquale等 [ 33 ] 的大规模观察性研究结果显示,对于女性而言,BMI每增加1个单位,患NTG的风险降低6%。对于长期低BMI的NTG患者,应给予相应的营养支持治疗,并适当增加体育锻炼,改善营养不良状态,增加颅压,降低跨筛板压力梯度。
(2)低雌激素分泌量:女性因绝经采用激素替代疗法后患POAG的风险降低 [ 34 ] ,43岁前行双侧卵巢切除术的女性患POAG风险增高 [ 35 ] ,这些研究结果均证明了雌激素对视神经具有保护作用。已经绝经的女性NTG患者,其雌激素须经脂肪组织转化而来,因此合并低BMI的绝经期NTG患者,则具有低BMI和低雌激素分泌量双重危险因素,视野损伤进展速度可能更快。对此类患者应在提高BMI的同时,在妇产科医师的指导下,安全、适当补充雌激素。对于继发性雌激素分泌量降低的患者,应及时治疗原发疾病。
(3)血流相关异常:夜间血压较白天血压降低20%以上者 [ 25 , 36 ] ,伴有系统性低血压、偏头痛 [ 37 , 38 ] 、手脚冰凉、甲皱襞血管冷激发试验阳性等血管痉挛症状者,彩色多普勒检查显示眼部血流异常者,可口服改善视神经血流灌注药物和抗氧化药物等,以帮助改善视野 [ 39 , 40 ] 。
(4)低血清视黄醇水平:合并边缘型维生素A缺乏的NTG患者,建议口服维生素A,每天用量0.5万~2.5万IU,在营养科监控下补充治疗。
2.类型二:视野损伤进展但不伴系统性相关异常:该类患者无系统性相关异常,眼压高于其自身临界值是主要病因,因此降眼压应是主要治疗目标。首选降眼压药物治疗,将眼压在基线水平降低30% [ 41 ] 。若通过药物治疗无法延缓疾病进展,则应考虑手术治疗,将眼压进一步降低至8~12 mmHg。降低眼压后,跨筛板压力梯度减少,可起到保护视神经的作用,延缓疾病进展。
3.类型三:视野损伤无进展或视野损伤进展缓慢:该类患者可根据是否伴有筛板局灶性缺损分为2个亚类。
(1)伴有筛板局灶性缺损者:采用OCT进行观察,若筛板缺损可沟通眼内及筛板后蛛网膜下腔间隙,达到眼-颅压力再平衡,则无需干预,随访观察。
(2)不伴有筛板局灶性缺损或筛板缺损未能沟通眼内及筛板后蛛网膜下腔间隙者:需要密切随访观察,及时发现视野损伤情况。视野损伤一旦出现进展,须根据是否伴有系统性相关异常,参考类型一或二的治疗方法进行处理。
形成共识意见的专家组成员:
中华医学会眼科学分会青光眼学组
王宁利 首都医科大学附属北京同仁医院北京同仁眼科中心(组长,执笔)
葛 坚 中山大学中山眼科中心(名誉组长)
余敏斌 中山大学中山眼科中心(副组长)
刘旭阳 深圳市眼科医院(现在厦门大学附属厦门眼科中心,副组长)
陈君毅 复旦大学附属眼耳鼻喉科医院眼科(副组长)
孙兴怀 复旦大学附属眼耳鼻喉科医院眼科(前任副组长)
(以下委员按姓氏拼音排序)
才 瑜 北京大学第一医院眼科
蔡鸿英 天津市眼科医院
戴 超 解放军陆军军医大学第一附属医院眼科(现在山西爱尔眼科医院)
范肃洁 邯郸市眼科医院
方 严 安徽理工大学第一附属医院眼科
郭文毅 上海交通大学医学院附属第九人民医院眼科
黄丽娜 中南大学爱尔眼科学院 深圳爱尔眼科医院
梁 亮 三峡大学第一临床医学院眼科(现在宜昌市第二人民医院眼科)
梁远波 温州医科大学附属眼视光医院杭州院区
林 丁 长沙爱尔眼科医院潘晓晶 山东第一医科大学附属青岛眼科医院
申家泉 山东第一医科大学省立医院眼科
石晶明 中南大学湘雅二医院眼科
孙 红 南京医科大学第一附属医院眼科
唐广贤 石家庄市第一医院 石家庄市第一眼科医院
汪建涛 天津医科大学眼科医院(现在深圳市眼科医院)
王 峰 哈尔滨医科大学附属第一医院眼科医院(现在哈尔滨医科大学附属第四医院眼科)
王 涛 首都医科大学附属北京同仁医院北京同仁眼科中心
王军明 华中科技大学同济医学院附属同济医院眼科(现在广州医科大学附属第二医院眼科)
王凯军 浙江大学医学院附属第二医院眼科中心
王玉宏 厦门大学附属厦门眼科中心
吴慧娟 北京大学人民医院眼科
夏晓波 中南大学湘雅医院眼科
谢 琳 解放军陆军特色医学中心(大坪医院)眼科(现在重庆医科大学附属第三医院眼科)
杨新光 西安市人民医院 陕西省眼科医院
原慧萍 哈尔滨医科大学附属第二医院眼科医院
张 纯 北京大学第三医院眼科(现在清华大学临床医学院 北京清华长庚医院眼科)
张 旭 南昌大学附属眼科医院
张忠志 中国医科大学附属第一医院眼科
郑雅娟 吉林大学第二医院眼科医院
钟 华 昆明医科大学第一附属医院眼科
周和政 解放军中部战区总医院眼科(现在武汉爱尔眼科医院)
周 崎 中国医学科学院 北京协和医学院 北京协和医院眼科
朱益华 福建医科大学附属第一医院眼科
卓业鸿 中山大学中山眼科中心
李树宁 首都医科大学附属北京同仁医院北京同仁眼科中心(非委员,秘书)
张秀兰 中山大学中山眼科中心(非委员,秘书)
郭奕钦 首都医科大学附属北京同仁医院北京同仁眼科中心(非委员,整理资料)
谢 媛 首都医科大学附属北京同仁医院北京同仁眼科中心(非委员,整理资料)
中国医师协会眼科医师分会青光眼学组
王宁利 首都医科大学附属北京同仁医院北京同仁眼科中心(组长)
孙兴怀 复旦大学附属眼耳鼻喉科医院眼科(副组长)
余敏斌 中山大学中山眼科中心(副组长)
刘旭阳 暨南大学附属深圳市眼科医院(副组长)
王怀洲 首都医科大学附属北京同仁医院北京同仁眼科中心(副组长)
(以下委员按姓氏拼音排序)
才 瑜 北京大学第一医院眼科
蔡鸿英 天津市眼科医院
陈君毅 复旦大学附属眼耳鼻喉科医院眼科
段 辉 大连医科大学附属第一医院眼科
方 严 安徽理工大学第一附属医院眼科
方爱武 温州医科大学附属眼视光医院
郭 慧 山东大学齐鲁医院眼科
郭文毅 上海交通大学医学院附属第九人民医院眼科
黄楚开 汕头大学·香港中文大学联合汕头国际眼科中心
李 鸿 重庆医科大学附属第一医院眼科
李建军 首都医科大学附属北京同仁医院北京同仁眼科中心
李树宁 首都医科大学附属北京同仁医院北京同仁眼科中心
梁 亮 三峡大学第一临床医学院眼科(现在宜昌市第二人民医院眼科)
梁远波 温州医科大学附属眼视光医院杭州院区
林 丁 长沙爱尔眼科医院
卢 艳 北京世纪坛医院眼科
吕建华 河北省眼科医院
潘英姿 北京大学第一医院眼科
申家泉 山东第一医科大学省立医院眼科(现在济南正大光明眼科医院)
石晶明 中南大学湘雅二医院眼科
唐 莉 四川大学华西医院眼科
唐 炘 首都医科大学附属北京同仁医院北京同仁眼科中心
唐广贤 石家庄市第一医院 石家庄市第一眼科医院
汪建涛 暨南大学附属深圳市眼科医院
王 峰 哈尔滨医科大学附属第一医院眼科(哈尔滨医科大学附属第四医院眼科)
王 华 北京和睦家医院眼科
王 玲 青岛大学附属医院眼科
王 涛 首都医科大学附属北京同仁医院北京同仁眼科中心
王大博 青岛大学附属医院眼科
王大江 解放军总医院眼科医学部
王军明 华中科技大学同济医学院附属同济医院眼科(广州医科大学附属第二医院眼科)
王凯军 浙江大学医学院附属第二医院眼科中心
王瑞夫 解放军新疆军区总医院北京路临床部全军眼科中心(现在乌鲁木齐爱尔眼科医院)
吴慧娟 北京大学人民医院眼科
吴仁毅 上海和平眼科医院
谢 琳 重庆医科大学附属第三医院眼科
应 希 陆军军医大学第一附属医院眼科
原慧萍 哈尔滨医科大学附属第二医院眼科
张 纯 北京大学第三医院眼科(现在清华大学临床医学院 北京清华长庚医院眼科)
张 虹 华中科技大学同济医学院附属同济医院眼科(现在湖北爱尔眼科医院)
张 旭 南昌大学附属眼科医院
张忠志 中国医科大学附属第一医院眼科
郑雅娟 吉林大学第二医院眼科
周 崎 中国医学科学院 北京协和医学院 北京协和医院眼科
朱益华 福建医科大学附属第一医院眼科
卓业鸿 中山大学中山眼科中心
声明:本文仅供医疗卫生专业人士学术交流,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息用于资讯以外的目的,本平台及作者不承担相关责任。








