生活中许多人感受到自己视力下降时并不会放在心上,但事实上,在眼科临床上以视力下降为表现的眼病有很多,如病理性近视、白内障、青光眼、老年性黄斑变性、视网膜脱落、脉络膜黑色素瘤等。
其中,脉络膜黑色素瘤不仅可导致视力不可逆损伤,严重者可失明(眼球摘除),甚至死亡!
什么是脉络膜黑色素瘤?
脉络膜黑色素瘤是成年人最常见的眼球恶性肿瘤,起源于葡萄膜色素细胞,多发生于中老年人,常为单侧性,肿瘤生长方式可分为局限性和弥漫性两种。以前者多见,肿瘤含有较多的血管,而细胞间质稀少,肿瘤细胞沿脉络膜增殖,使局部增厚,继而逐渐增大,呈半球形向玻璃体腔突出,对邻近组织无明显破坏,当玻璃膜遭受瘤细胞破坏时,肿瘤进入视网膜下,形成底大、颈细、头圆的蘑菇状外观。肿瘤侵犯1/4象限以上甚至整个脉络膜者为弥漫性黑色素瘤,通常沿着脉络膜发展,呈普遍增厚。肿瘤可侵犯黄斑部,可伴有浆液性视网膜脱离。
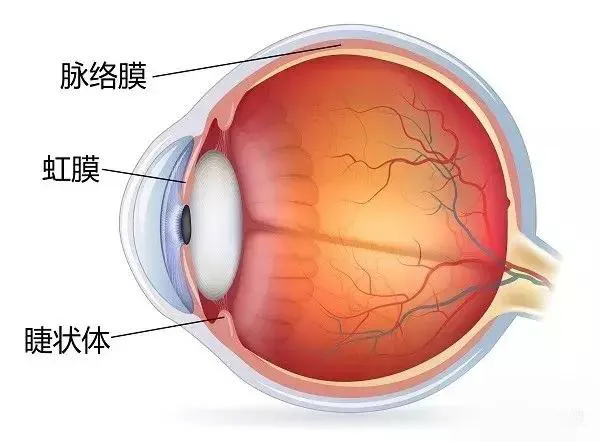
脉络膜黑色素瘤有哪些症状?
脉络膜黑色素瘤的临床表现与肿瘤的大小和生长位置有关,因此临床表现多样,不同时期具有不同的临床表现。
视力下降:单眼多见,远近都看不清。
视野缺损:当肿瘤生长到一定程度时,瘤体本身可遮挡视野,肿瘤导致并发性视网膜脱落也会造成眼前有固定黑影。
视物变形:当肿瘤影响到黄斑区,或造成黄斑区结构改变时,可出现视物变形、扭曲。
眼痛:部分脉络膜黑色素瘤患者可并发眼压升高、眼红、眼痛等青光眼的表现。
持续性远视、屈光度数增加:位于眼球后极部的肿瘤,瘤体不断增大,凸起,突向玻璃体腔,可导致患者远视度数逐步增长。
眼球突出:肿瘤沿视神经两侧的巩膜导管延伸至眼球后,进入眼眶导致眼球逐步突出。
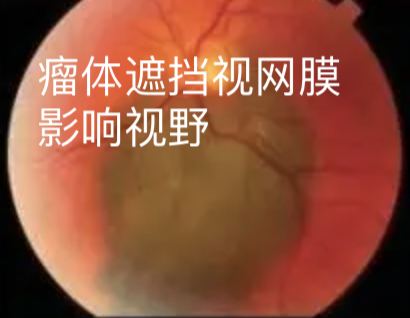
此外,对于该病在医学影像学中的表现,则有以下:
早期:眼环局限性增厚
突入玻璃体腔后,表现为密度均匀、边界较清楚的等密度或略高密度半球形或蘑菇形肿块。
若继发视网膜脱离,则同时可见视网膜脱离征象,平扫两者不易区分。
MRI信号具有一定特征,因为肿瘤内含有黑色素,为顺磁性物质,肿瘤呈短T1、T2信号。
CDFI:病变内树枝状广泛分布的丰富血流信号。频谱与睫状后短动脉相同。
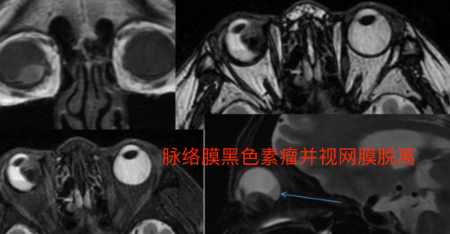
脉络膜黑色素瘤
恶化程度高、死亡率高
事实上,脉络膜黑色素瘤在我国眼内恶化肿瘤的患病率中只位居第二位,仅次于视网膜母细胞瘤。但其恶化程度高,不仅可导致患者丧失视力,而且严重威胁患者生命,即使在没有明确转移前摘除患者眼球,其5年死亡率也有17%~53%。
视网膜母细胞瘤
视网膜母细胞瘤(retinoblastoma,RB)是一种起源于原始视网膜干细胞或视锥细胞前体细胞的原发性眼内恶性肿瘤,常见于婴幼儿,对视力和生命有严重的危险。典型的表征症状是“猫眼”。
此外,脉络膜黑色素瘤最常见的转移方式是经巩膜导管扩散,经视神经蔓延者罕见。一旦发生转移(主要转移到肝、肺等远处脏器),1年生存率只有10%,即绝大多数病人在半年至1年间会失去生命。因此,早期诊断和选择合适的治疗方式对有效提高局部肿瘤的控制率、降低肿瘤的远处转移率、延长患者的生存率具有重要意义。
脉络膜黑色素瘤的治疗
眼球摘除已不是首选治疗手段
过去脉络膜黑色素瘤的标准治疗方案是眼球摘除,但该手术方式存在误摘可能性,且眼球摘除是一种破坏性、毁容性手术,给患者带来极大的身心影响。美国COMS研究表明,对于中等大小(高度<10mm,基底直径<16mm)的脉络膜黑色素瘤患者,眼球摘除手术和巩膜外敷贴放疗的5年生存率无明显差异,摘眼球治疗并没有提高患者生存率,还降低了患者生活质量。
近年来,随着医学技术的发展,各种保留眼球和视力的局部切除术、放疗、光凝等个性化治疗方法越来越多地被临床所应用。如质子重离子治疗,该方法可利用重离子针对性地对肿瘤病灶进行“立体定向爆破”,从而杀灭肿瘤细胞,具有预后好、复发率低、无创性等优势。
脉络膜黑色素瘤的预防
1、具有黑色素瘤家族史或恶性肿瘤家族史的人,需要定期体检;
2、不要长时间日光暴晒,避免接触可能致癌的放射物质,如铅;
3、有葡萄膜痣、先天性眼黑色素沉着病、着色性干皮病等的患者,定期到眼科门诊复诊;








